Dengue, la fiebre rompehuesos

Por Gricelda Incerti
La palabra dengue viene de la frase de la lengua swahili (lengua africana hablada en Tanzania y Kenia) “Kadinga pepo”, que describe esa enfermedad como provocada por un fantasma; la palabra swahili “dinga”, del castellano “dengue”, trata de describir las molestias del paciente por los intensos dolores musculares y articulares. El primer informe de dengue aparece en una enciclopedia médica china de la Dinastía Jin (265-420) en la que se asocia el vuelo de insectos con “agua venenosa”; Benjamín Rush (químico estadounidense) describe el dengue en el año 1779 como “fiebre rompehuesos” quien acuña el término por los síntomas de mialgias y artralgias. En 1906, la transmisión por el mosquito Aedes Aegypti fue confirmada, y en 1907 el dengue era la segunda enfermedad (después de la fiebre amarilla) que se conocía, producida por un virus.
El mosquito Aedes Aegypti, vector del dengue, vivía en un ambiente peridoméstico, en aguas estancadas en las aldeas africanas. La trata de esclavos que tuvo lugar durante los siglos XVII, XVIII y XIX contribuyó a la diseminación del mosquito en todo el mundo, fundamentalmente en las Américas, donde se adaptó al ambiente urbano. El virus del dengue, así transportado, tanto en los esclavos como en su vector, se asentó del otro lado del Atlántico.
El dengue es una enfermedad viral considerada por la OMS como uno de los principales problemas de salud de la humanidad. Causada por cuatro serotipos: DEN-1, DEN-2, DEN-3 y DEN-4, se producen por año 50 millones de infecciones y más de 20.000 muertes en más de 100 países.
Cadena Epidemiológica
En la cadena epidemiológica están el huesped (persona enferma), el vector (hembra del mosquito A. Aegypti y A. Albopictus) y el huésped susceptible (persona sana). La enfermedad tiene un período de incubación que oscila entre 2 y 14 días, con un promedio entre 3 y 8 días. Para transmitir la enfermedad es necesario que el mosquito haya picado a una persona con dengue en los primeros 3 a 5 días de la enfermedad, etapa en la que el virus circula en la sangre. La hembra del mosquito Aedes Aegypti se infecta de por vida y es transmisor después de un período de 7 a 10 días, tiempo en que el virus se desarrolla y se multiplica dentro de ella. Los mosquitos hembra pueden trasmitir la enfermedad por el resto de su vida, que es un promedio de 65 días. Por cada persona con síntomas de dengue existen de 15 a 20 personas que se encuentran infectadas sin presentar síntomas, aunque pueden propagar la infección.
“El dengue es una enfermedad cíclica. Se caracteriza por picos epidémicos periódicos que se vinculan a la variación de los serotipos circulantes y la acumulación de nuevos susceptibles”, comenta la bioquímica María Alejandra Morales, actual interventora a cargo de la Dirección del INEVH “Dr. Julio I. Maiztegui” y docente de la UNNOBA en la materia Química Inorgánica de la Escuela de Ciencias Agrarias, Naturales y Ambientales y en la Maestría en Prevención y Control de las zoonosis (UNNOBA, INEVH y Hospital Muñiz) y agrega: “Es necesario que nuestro sistema de salud esté muy alerta ante la presentación de pacientes con cuadros febriles compatibles y que cada uno de nosotros, como individuos responsables, reflexionemos y evaluemos si en nuestras casas existen sitios donde los mosquitos puedan reproducirse y constituir un riesgo para nuestra salud”.
Es que el Aedes (transmisor ademas de la Fiebre Amarilla, del Zika y la Fiebre Chikungunya) no requiere de grandes lagunas o aguas en movimiento. Un recipiente con agua estancada en el patio de una casa o un simple florero es solo lo que necesita para dejar allí los huevos.”La prevención domiciliaria ayudaría muchísimo a disminuir el número de casos porque le estamos sacando el hábitat al mosquito”, remarca Morales.
Desde la reemergencia del dengue en Argentina en 1998 se registraron brotes todos los años, excepto en 2001 y 2005, sumando un total a lo largo de estos años de 15 provincias afectadas en diferentes momentos. “Se han identificado los cuatro serotipos (DEN-1, DEN-2, DEN-3 y DEN-4) considerando los virus que han circulado en diferentes momentos y lugares de Argentina”, agrega la investigadora, quien desde 2004 es coordinadora de la Red Nacional de Laboratorios para Diagnóstico de Arbovirus (virus transmitidos a humanos por artrópodos, principalmente insectos) en el país.
“Inicialmente, los brotes de dengue se dieron en las provincias del NOA o del NEA, hasta que en 2009 se produjo la epidemia con mayor expansión geográfica y fue la primera vez que se afectaron las provincias templadas del centro, incluyendo a Buenos Aires y CABA. Los brotes de mayor magnitud ocurrieron en 2009 y 2016, ambos por serotipo DEN-1″ , explica Morales, quien recorre con su mirada los datos que figuran en el Boletín Integrado de Vigilancia de Argentina Nº475 que corresponde a la semana epidemiológica 48 de este año. A continuación, detalla : “Desde el cierre del período de brote de dengue en la semana 30 de 2019, se registraron en la provincia de Misiones los primeros casos confirmados de dengue sin registro de antecedente de viaje con identificación del serotipo DEN-1. El primero correspondió a un caso aislado confirmado serotipo DEN-1 en Puerto Iguazú. Posteriormente se registraron casos positivos en Garupá (1 caso confirmado DEN-1 y 1 caso probable), nuevamente en Puerto Iguazú (2 casos probables) y en Almirante Brown (2 casos confirmados DEN-1)”.
Hasta el momento, la zona del Norte bonaerense no ha tenido circulación autóctona de dengue. “Debemos enfocarnos y tomar conciencia de los riesgos evitando darle sitios de cría al insecto, cada uno en nuestras casas, porque este mosquito es domiciliario, no de los parques”, vuelve a remarcar Morales.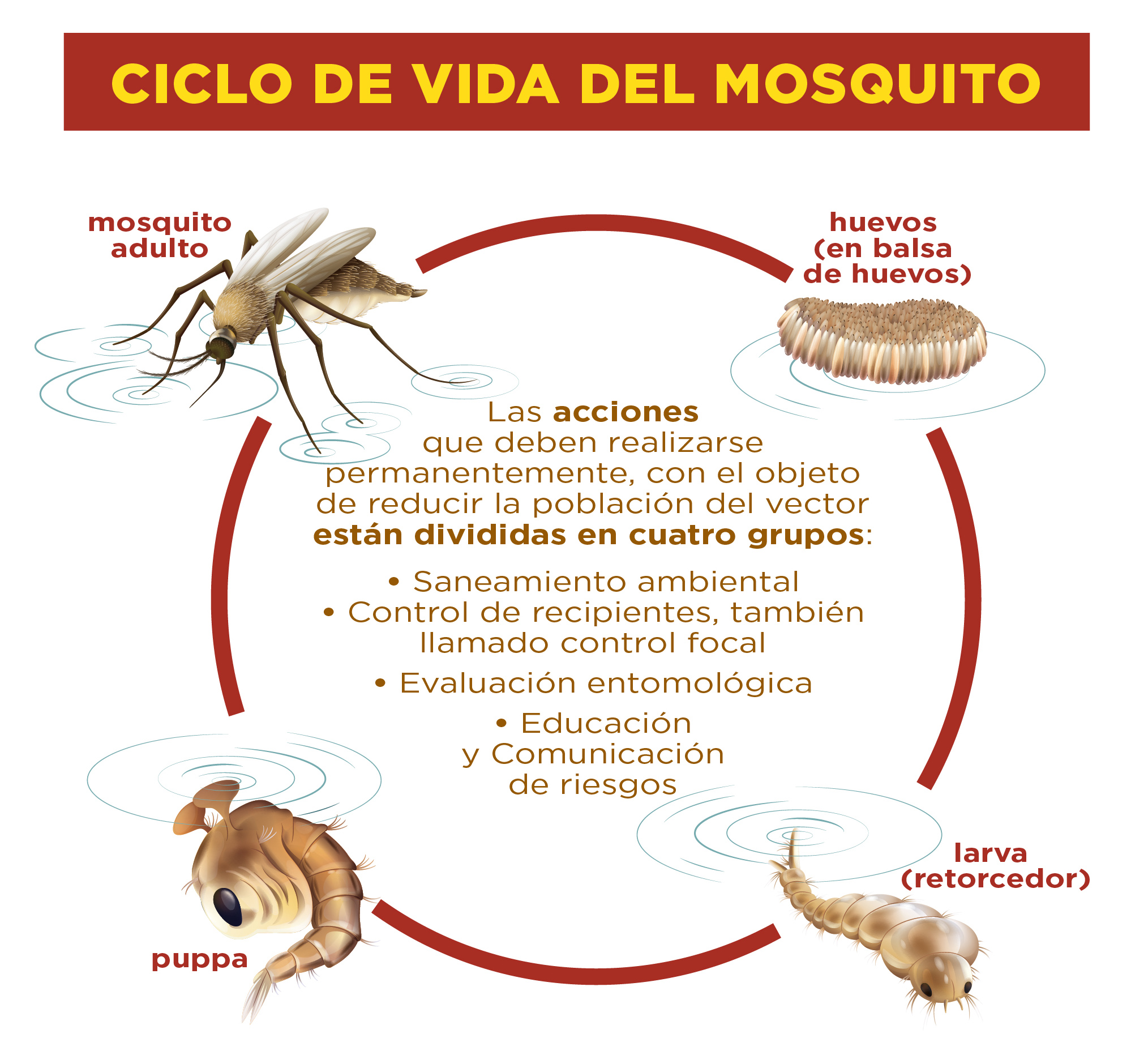
INEVH Maiztegui- ANLIS ( Centro Nacional de Referencia para Dengue y otras Arbovirosis)
Desde hace 20 años, la bioquímica Morales ha contribuido desde su rol de investigadora en el Instituto Nacional de Enfermedades Virales Humanas a caracterizar las primeras epidemias por Dengue 1, 2, 3 y 4 en el país. Ella y su equipo trabajaron en el primer brote epidémico en Córdoba por el virus de la Encefalitis de San Luis. Pudieron detectar la introducción del Virus del Nilo Occidental en el país a través de la recuperación del virus en el cerebro de equinos muertos en San Antonio de Areco en 2006.
Estuvieron en el diagnóstico de las epizootias por Fiebre Amarilla en Misiones en 2007-2009 y los últimos casos humanos de Fiebre Amarilla Selvática ocurridos en Argentina, luego de 40 años sin esta enfermedad. Tuvieron el desafío de poner a andar todas las metodologías de diagnóstico para Zika y Chikungunya en el país, y además capacitar y transferir esas metodologías a los laboratorios provinciales para acercar el diagnóstico a un mayor número de sitios. Detectaron los primeros casos de microcefalia por Zika en Argentina.
Aun así, expresa con cautela: “Seguimos alertas, informados, capacitándonos y preparándonos para dar respuesta a otros emergentes virales que pudieran surgir próximamente. El dengue es una de las enfermedades de notificación obligatoria y hasta tanto no se confirma la existencia de un brote epidémico en una región, todo caso sospechoso debe ser estudiado por laboratorio”.
En Argentina, la vigilancia laboratorial es realizada en el ámbito de Salud Pública desde 1997 mediante una Red Nacional de Laboratorios para el diagnóstico de dengue y otros arbovirus, con 65 laboratorios estratégicamente distribuidos en las áreas de mayor riesgo epidemiológico. La coordinación de esta red es realizada por el INEVH-ANLIS cumpliendo su rol de Centro Nacional de Referencia para dengue y otras arbovirosis.
Las provincias efectúan los primeros estudios y posibilitan la rápida implementación de medidas de control ante la aparición de los primeros casos sospechosos. La Red utiliza reactivos que se gestionan y controlan en forma centralizada y posee un algoritmo de diagnóstico uniforme. El INEVH realiza la confirmación diagnóstica y estudios de caracterización viral, produce reactivos de diagnóstico, capacita y transfiere metodologías, al mismo tiempo que conduce el control de calidad.
Para Morales “la actividad desarrollada en el INEVH para la caracterización de las epidemias de dengue es un aporte estratégico para dilucidar las particularidades que puede presentar la virosis en nuestro país”.

El dengue se puede prevenir
A nivel internacional existen múltiples candidatos vacunales para dengue en ensayos clínicos que responden a diferentes estrategias de generación de una vacuna. El desafío de las vacunas efectivas para prevenir el dengue es llegar a brindar inmunidad simultánea, protectora y de larga duración frente a los cuatro serotipos del virus. Este es precisamente el punto crítico de las vacunas. Que protejan de los cuatro serotipos en la misma medida. De lo contrario se corre el riesgo de sensibilizarse para una enfermedad más grave.
Lo cierto es que aún no se cuenta con una vacuna y su disponibilidad será clave para la prevención de esta enfermedad en la que el mosquito vector parece tener grandes puntos favorables para continuar presente e incluso aumentar sus poblaciones en nuestro ambiente.
Sobre este tema, Morales, que también es directora del Centro Colaborador OPS/OMS en Fiebres Hemorrágicas Virales y Arbovirus, contó que desde el INEVH no se llevan adelante investigaciones en estas líneas de trabajo y agregó: “Igualmente hemos contribuido al desarrollo y evaluación de cepas recombinantes con el Dominio III (1) de la proteína de la Envoltura del virus DEN-2 en colaboración con el grupo de la UBA, que lidera el doctor Julián Rodríguez Talou (Instituto NANOBIOTEC, Cátedra de Biotecnología, Facultad de Farmacia y Bioquímica, CONICET), para lograr nuevas herramientas de diagnóstico que eventualmente podrían ser candidatos vacunales”.
Por el momento, las principales acciones son preventivas, vuelve a resaltar Morales: “Las acciones de prevención deben orientarse hacia la reducción de las poblaciones de mosquitos y la detección de circulación viral temprana a fin de minimizar la ocurrencia de epidemias. Allí es donde debemos apuntar”.
(1)- El trabajo “Hydrophobin fused Domain III of envelope dengue protein simple production and induction of neutralizing antibodiesagainst homotypicserotype of DENV” ha sido aceptado para su publicación en breve en el Journal of Industrial Microbiology & Biotechnology.
Zoonosis vigiladas
Actualmente las zoonosis representan un gran porcentaje de las enfermedades emergentes descritas en numerosos países. El estudio de ellas, más allá de su valoración en términos de su morbilidad y mortalidad, implica también generar y ofrecer alternativas viables para su detección y atención desde una perspectiva integral que considere sus determinantes.
Esa es la línea de trabajo e investigación diaria que se lleva adelante. Morales considera que el desafío está en lograr mayores conocimientos sobre la estructura genética de los patógenos, sus mecanismos de proliferación y su ciclo vital. “Es imprescindible también hacer una correcta identificación, a nivel molecular, de huéspedes y vectores de las especies implicadas, su evolución y dispersión territorial. Esto permitiría, sobre bases más reales, aspirar a alcanzar logros más significativos en cuanto a su control, prevención y erradicación”, comenta.
Actualmente el grupo de arbovirus de INEVH, desarrolla estudios de campo de vigilancia entomovirológica y de competencia vectorial, liderados por la doctora Silvina Goenaga, también docente de UNNOBA. La actividad permite identificar qué especie de mosquito de nuestro medio puede ser vector y orientar las medidas de prevención y control para los distintos arborirus que circulan en el país.

Recomendaciones para viajeros
En un mundo hiperconectado y globalizado como es el actual, es cada vez más importante que tengamos conciencia que podemos ser nosotros, con nuestros movimientos, los que dispersamos enfermedades. Al programar un viaje, lo ideal es hacer la consulta a un infectólogo o especialista que se dedique a Medicina del Viajero y nos alerte sobre a qué sitios no conviene trasladarnos o qué medidas previas y precauciones debiéramos tomar antes de viajar. Al viajar a sitios cálidos, es fundamental protegernos de las picadura de mosquitos con repelentes y ropas adecuadas. De igual modo, al regresar, si no nos sentimos bien, es necesario consultar al médico o centro de salud rápidamente y comentar qué lugares visitamos en los días previos.
UNNOBA, INEVH y ANLIS : trabajo multidisciplinario en zoonosis virales
Infografías, diseño y edición de imagen: Laura Caturla

